
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Лапароскопические операции 2 page
быть достаточной для манипуляций в операционном поле. Большинство инструментов имеет диаметр 5 или 10 мм и длину 35 см. В последнее время все шире применяют инструменты диаметром 2 мм.

Рисунок 9.12. Эндоскопический ультразвуковой датчик (7,5 М Гц) (В&К Medical Systems Inc., США).
Выход из брюшной полости
После завершения лапароскопической операции важно выйти из брюшной полости, не нанося дополнительной травмы. Все дополнительные троакары следует извлекать под контролем лапароскопа. Если при этом возникнет кровотечение из передней брюшной стенки, его можно выявить и остановить, не прибегая к открытой операции. У взрослых все проколы размером 10 мм и более ушивают рассасывающимся шовным материалом, например полидиоксаноном 2/0, с помощью устройства Картера—Томасона (Inlet Medical Inc., США) или аналогичного инструмента (рис. 9.13). Они прочно сшивают апоневрозы, снижая тем самым риск послеоперационной грыжи. Особенно важно тщательное ушивание ран у детей. Перед ушиванием последнего прокола из брюшной полости удаляют углекислый газ. Кожные разрезы длиной более 10 мм ушивают внутрикожно рассасывающимся шовным материалом 4/0, изготовленным из полигликолевой кислоты. Затем края разреза сводят стерильными полосками Стери-Стрипс. Поверх накладывают воздухопроницаемую стерильную повязку, например Тегадерм.
ОПЕРАЦИИ ПО ПОВОДУ ПАТОЛОГИИ НИЖНИХ МОЧЕВЫХ ПУТЕЙ И ПОЛОВЫХ ОРГАНОВ
Операции по поводу патологии яичек
Крипторхизм
Операция Фаулера—Стивенса. Как уже отмечалось выше, крипторхизм был одним из первых показаний к лапароскопии в урологии. В 1991 г. Д. Блум выполнил лапароскопическим доступом первый этап операции Фаулера—Стивенса, наложив скрепки Хульки на яичковые сосуды у больного крипторхизмом. Через полгода после развития коллатералей между яичковой артерией и артерией семявыносящего протока было проведено открытое низведение яичка в мошонку.
Лапароскопическая орхипексия. Впервые лапароскопическую орхипексию выполнили Дж. Джордан и Б. Уинс-лоу в 1992 г. Позже предложенная ими методика была усовершенствована. Сейчас это операция выбора в тех случаях, когда яичко расположено в брюшной полости не далее 2,5 см от внутреннего пахового кольца. Лапароскопическая орхипексия выполняется с помощью не более 3 троакаров диаметром от 3 до 10 мм, которые устанавливают в гипогастрии. После того как найдено жизнеспособное яичко, на уровне внутреннего пахового кольца мобилизуют направляющую связку. Затем рассекают париетальную брюшину, мобилизуя яичковые сосуды и семявыносящий проток (рис. 9.14). Брюшину между ними повреждать не следует. Яичко должно быть настолько подвижным, чтобы его можно было
Глава 9. Лапароскопические операции

|
| Потянуть за кольцо, чтобы открыть бранши |
| Нажать на кольцо, чтобы удержать иглу |
| Установочные винты |
 Клапан для промывания (подходит для шприца Люэра) -
Клапан для промывания (подходит для шприца Люэра) -
• Открыть для промывания и стерилизации
• Закрыть после стерилизации
Входные отверстия (определяют угол входа и выхода браншей, позволяя тем самым в большей или меньшей степени захватывать апоневрозы^
Выходные отверстия (не должны располагаться ниже париетальной брюшины)
А Б
Рисунок 9.13. Устройство Картера—Томасона (Inlet Medical Inc., США). А. Проводник для иглы с нитью. Б. Направитель.
свободно сместить на противоположную сторону таза, до контралатерального внутреннего пахового кольца. Затем под мясистой оболочкой тупым путем создают полость, в паховый канал вводят троакар диаметром 5— 10 мм и прокалывают им брюшину тотчас медиально от медиальной пупочной связки. Мочевой пузырь при этом должен быть пуст, после проведения троакара убеждаются, что он не поврежден. Яичко осторожно низводят в созданную полость в мошонке и там фиксируют. Осматривают яичковые сосуды (артерия должна пульсировать) и, если нужно, дополнительно мобилизуют их. Дефект в брюшине в области внутреннего пахового кольца закрывают клипсами, ушивают или оставляют открытым.
Лапароскопическая орхиэктомия. Эту операцию выполняют, когда при ревизии находят атрофированное яичко.
Установление пола при наружных половых органах промежуточного типа
Для этой цели наилучшим образом подходит диагностическая лапароскопия. Применение лапароскопа диаметром 3 мм и инструментов диаметром 2 мм позволяет выполнить биопсию половых желез, причиняя минимальную травму.
Варикоцеле
Лапароскопическая перевязка яичковой вены. Эта одна из самых простых лапароскопических операций. Она широко выполнялась в начале 1990-х гг. Сейчас к лапароскопической перевязке яичковой вены прибегают редко, так как существуют менее инвазивные и дорогостоящие вмешательства, например микрохирургическая перевязка яичковой вены из подпахового доступа (по Мармару) или эмболизация. Однако следует учитывать, что не в каждой больнице есть врачи, владеющие техникой эмболизации яичковых вен или микрохирургической техникой, необходимой при операции Мармара. Несомненны сле-
дующие преимущества лапароскопической перевяз: яичковой вены: 1) удобство при двустороннем варик целе, 2) минимальная боль после операции, 3) очень быстрое выздоровление, снижающее стоимость лечения, 4) сохранение целости семявыносящего протока, который может повреждаться при микрохирургических операциях из пахового или подпахового доступа, 5) возможность применения после неэффективной микрохирургической операции или эмболизации, а также у больных, перенесших хирургическое лечение паховой грыжи.
Предоперационная подготовка. Больному рассказывают обо всех существующих методах лечения варикоцеле, об их преимуществах, о недостатках и возможных осложнениях, приводят данные о влиянии разных методовле-чения на фертильность. Подготовка кишечника не тре-

Рисунок 9.14. Лапароскопическая орхипексия. Левое яичко находится в брюшной полости. Пунктирными линиями обозначены разрезы париетальной брюшины.
Глава 9. Лапароскопические операции
 буется. Больного госпитализируют в день операции. С полуночи накануне операции он не должен ничего есть. При необходимости за 1 ч до операции вводят один из цефалоспоринов широкого спектра действия. Начинающим хирургам рекомендуется заранее определить группу крови и Rh-фактор больного и заготовить для него компоненты крови. Более опытным врачам это необязательно.
буется. Больного госпитализируют в день операции. С полуночи накануне операции он не должен ничего есть. При необходимости за 1 ч до операции вводят один из цефалоспоринов широкого спектра действия. Начинающим хирургам рекомендуется заранее определить группу крови и Rh-фактор больного и заготовить для него компоненты крови. Более опытным врачам это необязательно.
Оперативная техника. Под общей анестезией бреют нижнюю часть живота, начиная чуть выше пупка, и наружные половые органы, поскольку во время операции может понадобиться доступ к яичкам. Потягивание за яичко позволяет удостовериться в том, что перевязаны все ветви яичковой вены. Операционное поле обрабатывают антисептиком. В мочевой пузырь устанавливают катетер Фоли и соединяют его с мочеприемником. Назогастральный зонд требуется только в тех случаях, когда у анестезиолога возникли трудности при вводной анестезии или интубации трахеи.
Хирург обычно стоит у операционного стола справа (при левостороннем варикоцеле) и манипулирует инструментами. Ассистент следит за правильным положением лапароскопа и удерживает троакары при введении и извлечении инструментов. Больного укладывают в положение Тренделенбурга с наклоном 10°. Чуть ниже пупка делают небольшой кожный разрез. Вводят в брюшную полость иглу Вереша, затем лапароскоп с углом наблюдения 5 или 10°. При левостороннем варикоцеле устанавливают два дополнительных троакара диаметром 3—5 мм в надлобковой и левой подвздошной области, при двустороннем — один дополнительный троакар в правой подвздошной области. Затем операционный стол поворачивают так, чтобы приподнять сторону, где предстоят манипуляции. При этом кишечные петли смещаются и открывают доступ к яичковым сосудам. Под прозрачной париетальной брюшиной обычно четко видно, как они входят во внутреннее паховое кольцо и как из него выходит семявыносящий проток (рис. 9.15). К внутреннему паховому кольцу или яичковым сосудам может быть подпаяна сигмовидная кишка. В этом случае рассекают брюшину латерально от нее.
Париетальную брюшину рассекают изогнутыми ножницами латерально от яичковых сосудов и на 3 см кра-ниально от внутреннего пахового кольца. Разрез расширяют в виде буквы Т медиально в направлении подвздошных сосудов (рис. 9.16). Вскрыв забрюшинное пространство, изогнутым или прямым диссектором диаметром 2—5 мм отделяют яичковые сосуды от под-вздошно-поясничной мышцы. Затем выделяют ветви яичковой вены, накладывают на них клипсы и пересекают. Яичковая артерия обычно располагается сзади и медиально от вен. Следует помнить, что вариантом нормы является наличие двух яичковых артерий. Чтобы найти яичковую артерию, можно сделать следующее. При подозрении на спазм артерии на нее капают 1% раствор лидокаина или папаверина, после чего пульсация обычно восстанавливается. Можно ввести через

Рисунок 9.15. Лапароскопическая перевязка яичковой вены. Под париетальной брюшиной видны левые яичковые сосуды.
троакар диаметром 5 мм ультразвуковой датчик и выполнить допплеровское исследование.
После пересечения всех вен потягивают за яичко, чтобы удостовериться, что единственный сосуд, оставшийся неперевязанным, — это яичковая артерия. Убеждаются в целости семявыносящего протока. Во время операции не следует слишком удаляться от яичковых сосудов как в медиальном, так и в латеральном направлении, поскольку медиально расположены наружные подвздошные со-
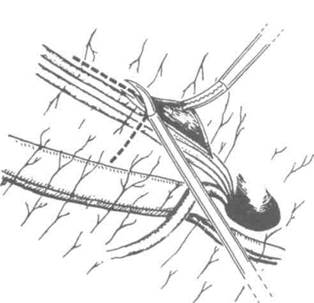
Рисунок 9.16. Лапароскопическая перевязка яичковой вены. Т-образный разрез париетальной брюшины для доступа к яичковым сосудам.
Глава 9. Лапароскопические операции
суды, а латерально проходят волокна бедренно-полового нерва (их можно повредить при электрокоагуляции или смещении тканей). Убеждаются в отсутствии кровотечения и повреждения внутренних органов, затем удаляют лапароскоп и основной троакар. Катетер Фоли удаляют при выводе больного из анестезии. Послеоперационный период. Больного обычно выписывают в день операции. Ему рекомендуют вернуться к привычному образу жизни, как только позволит самочувствие, не уточняя сроки. Выписывают наркотические анальгетики (например, кодеин) и рекомендуют принимать их по мере необходимости. Исследование спермы повторяют через 6 и 12 мес после операции. Некоторые больные отмечают онемение кожи передних отделов бедра. Чувствительность обычно восстанавливается самостоятельно через несколько недель. Результаты. Лапароскопическая перевязка яичковой вены — лишь один из методов лечения варикоцеле. По улучшению показателей исследования спермы и повышению фертильности ее эффективность сравнима с другими методами. Однако рецидивы варикоцеле после лапароскопической операции бывают реже, чем после открытого вмешательства или эмболизации.
Злокачественные опухоли
Лапароскопическая забрюшинная лимфаденэктомия. За
последние 25 лет тактика лечения злокачественных опухолей яичка существенно изменилась. В основном это произошло благодаря разработке новых высокоэффективных схем химиотерапии, которые значительно повысили 5-летнюю общую и безрицидивную выживаемость при всех формах герминогенных опухолей. По этой же причине стандартная забрюшинная лимфаденэктомия стала играть не столь важную роль в лечении несеми-номных герминогенных опухолей яичка и ее место постепенно занимает щадящая методика, подразумевающая сохранение поясничных внутренностных нервов. При правильном отборе больных она снижает частоту ранних и поздних послеоперационных осложнений, в том числе ретроградной эякуляции и бесплодия.
При высокодифференцированных несеминомных герминогенных опухолях яичка I стадии и нормальном уровне а-фетопротеина и р-субъединицы ХГ в сыворотке можно ограничиться орхифуникулэктомией. Наблюдение проводят по определенному плану при условии, что больной не пропускает посещения врача. Частота рецидивов при этой тактике ведения составляет 25—30%. При возникновении рецидива более чем в 90% случаев эффективна полихимиотерапия, последующий безрецидивный период при этом превышает 5 лет. Однако 10% больных, у которых полихимиотерапия неэффективна, погибают. При семиноме I стадии и небольших опухолях II стадии 5-летняя выживаемость после комбинированного лечения, включающего операцию и адъювантную лучевую терапию, превышает 90%. При герминогенных опухолях яичка ИВ—III клинических стадий независимо от гистологического типа на первом этапе проводят ор-
хифуникулэктомию и полихимиотерапию. После нем части больных при КТ визуализируются остаточные опш холи в забрюшинном пространстве. Они подлежат удалее нию, так как могут содержать жизнеспособные опухежв вые клетки. Эти операции очень сложны из-за спаечном процесса и изменения тканей после химиотерапии.
Современным принципам лечения злокачественным опухолей яичка отвечает лапароскопическая забрюшин-1 ная лимфаденэктомия. Она представляет собой альтер* нативу открытому вмешательству, позволяет уточнить стадию при несеминомных герминогенных опухолях I клинической стадии. Лечебная роль этой операции не j известна, так как всем больным, у которых в удаленных лимфоузлах обнаруживают метастазы, проводят полихимиотерапию. В настоящее время изучают, можно ля выполнять лапароскопическую забрюшинную лимфа-денэктомию при остаточных опухолях.
Впервые лапароскопическую забрюшинную лимфа-денэктомию выполнили Д. Руксталис и Дж. Чодак в I 1992 г. Лапароскопическая забрюшинная лимфаденэк-| томия знаменует собой прогресс в эндоскопической хирургии, поскольку подразумевает технически сложную мобилизацию тканей, расположенных вблизи от крупных сосудов и их ветвей. Операции такого типа дли- < тельны и дороги. В клиниках, где их техника освоена, можно оценить все преимущества лапароскопических вмешательств по сравнению с открытыми. Это менее интенсивная боль, а значит, и меньшая потребность в наркотических анальгетиках после операции, менее продолжительные госпитализация и период нетрудоспособности. Очень привлекательны и косметические результаты лапароскопических операций. Тем не менее планировать лапароскопическую забрюшинную лим-фаденэктомию при злокачественной опухоли яичка можно, только будучи полностью уверенным, что она с такой же вероятностью излечит больного, как и открытая операция. Эти соображения справедливы в отношении всех лапароскопических операций. Показания к лапароскопической забрюшинной лимфаденэктомии перечислены в табл. 9.2. В идеале для этой операции следует отбирать худых больных без сопутствующих заболеваний. Диагноз несеминомной герминогенной опу-
Таблица 9.2. Показания к эндоскопической забрюшинной лимфаденэктомии
Несеминомные герминогенные опухоли яичка I клинической стадии
Нормальные уровни опухолевых маркеров в сыворотке Отсутствие показаний к адъювантной терапии Отсутствие абсолютных противопоказаний к лапароскопической операции (при наличии относительных противопоказаний — вопрос об операции решается индивидуально) Наличие остаточных опухолей в забрюшинном пространстве после химиотерапии при нормальных уровнях опухолевых маркеров в сыворотке (показания к операции определяют индивидуально)
Глава 9. Лапароскопические операции
 холи яичка должен быть верифицирован при орхифуни-кулэктомии, уровни опухолевых маркеров в сыворотке должны быть в норме, при КТ живота, таза и грудной клетки должны отсутствовать метастазы (I клиническая стадия). В принципе, лапароскопическая операция повторяет этапы открытой забрюшинной лимфаденэкто-мии по Донахью. При этом поясничные внутренностные нервы специально не выделяют, ограничивая манипуляции на предаортальных лимфоузлах дистально нижней брыжеечной артерией.
холи яичка должен быть верифицирован при орхифуни-кулэктомии, уровни опухолевых маркеров в сыворотке должны быть в норме, при КТ живота, таза и грудной клетки должны отсутствовать метастазы (I клиническая стадия). В принципе, лапароскопическая операция повторяет этапы открытой забрюшинной лимфаденэкто-мии по Донахью. При этом поясничные внутренностные нервы специально не выделяют, ограничивая манипуляции на предаортальных лимфоузлах дистально нижней брыжеечной артерией.
Предоперационная подготовка. Получают согласие больного на операцию. За сутки до вмешательства назначают внутрь полиэтиленгликоль/электролиты (примерно 4 л), до полуночи разрешают только питье. Больного госпитализируют в день операции. Непосредственно перед ней в/в вводят антибиотики широкого спектра действия, на ноги надевают приспособления для перемежающейся пневматической компрессии. Оперативная техника. Операцию проводят под общей анестезией (закись азота не используют). Основные этапы выполняют в полубоковом положении больного под углом 60° (приподнята сторона, на которой проводят вмешательство). Под руки и ноги подкладывают валики. Устанавливают орогастральный зонд, катетеризируют вену и артерию. Начинающим хирургам лучше катетеризировать мочеточник на стороне поражения катетером с открытым кончиком 6 F. Его вводят с помощью гибкого цистоскопа по сверхжесткому гибкому проводнику Амплаца и фиксируют с помощью катетера Фоли 16 F. Манипулируя мочеточниковым катетером, можно быстро найти мочеточник и избежать его травмы при выделении лимфоузлов. Опытные врачи пользуются этим приемом только в тех случаях, когда больной тучный или перенес операции на забрюшинном пространстве. Пневмоперитонеум накладывают с помощью иглы Вереша на стороне операции на два пальца ниже реберной дуги по среднеключичной линии. Газ нагнетают, пока давление не достигнет 20 мм рт. ст., затем осторожно вводят троакар диаметром 10—11 мм и лапароскоп диаметром 10 мм с углом наблюдения 30°. Вводят еще три дополнительных троакара диаметром 10-11 мм (рис. 9.17). Над пупком вводят 5-й троакар для ретрактора, с помощью которого отводят кишечные петли. Все троакары фиксируют к коже шелковыми лигатурами 2/0, затем снижают внутрибрюшное давление до 15 мм рт. ст.
После того как установлены все троакары, операционный стол поворачивают, приподнимая ту сторону, где предстоит операция. Больной должен лежать почти на боку. Лапароскоп вводят через троакар в области пупка. Инструментами, введенными через троакары, расположенные по среднеключичной линии, мобилизуют ободочную кишку вдоль бокового канала. Разрез брюшины продлевают, обходя правый или левый изгиб ободочной кишки вдоль нижнего края печени (или соответственно селезенки), по направлению к срединной линии. Таким образом создается свободный доступ к
| Рисунок 9.17. Лапароскопическая забрюшинная лимфаденэктомия справа. Расположение троакаров. |
аорте, нижней полой вене, почечным сосудам и тканям, расположенным между аортой и нижней полой веной. У худых больных под действием силы тяжести кишечные петли смещаются вниз, открывая операционное поле, у тучных это происходит не всегда. Войдя в забрюшинное пространство, находят внутреннее паховое кольцо. Выделяют культю яичковых сосудов. При этом ориентируются на лигатуру из нерассасывающегося шовного материала. Затем яичковые сосуды мобилизуют в проксимальном направлении. Справа мобилизацию проводят до нижней полой вены, слева до почечной вены или аорты ниже почечных сосудов. Обязательно находят проксимальную часть мочеточника, с которой перекрещиваются яичковые сосуды. Следует помнить, что грубые манипуляции на яичковых венах могут привести к их отрыву от нижней полой или левой почечной вены. На яичковую вену (или вены, если их несколько) накладывают две клипсы у места впадения в нижнюю полую или левую почечную вену. Клипсы на яичковую артерию накладывают как можно ближе к аорте. После этого через троакар целиком извлекают яичковые сосуды. Как уже было сказано, лапароскопическая забрюшин-ная лимфаденэктомия повторяет открытую операцию по Донахью. Справа удаляют все лимфоузлы, расположенные между правым мочеточником латерально и сосудами правой почки проксимально. Медиально захватывают предаортальные лимфоузлы. Дистально зона вмешательства ограничивается бифуркаций правой общей подвздошной артерии, по передней поверхности аорты — нижней брыжеечной артерией. Слева удаляют все лимфоузлы, лежащие между левым мочеточником латерально и сосудами левой почки проксимально. По передней

Глава 9. Лапароскопические операции
поверхности аорты зона вмешательства ограничена кау-дально нижней брыжеечной артерией, по латеральной поверхности аорты и левой общей подвздошной артерии она продолжается до бифуркации последней. Медиально удаляют предкавальные лимфоузлы.
| Рисунок9.18. Лапароскопическая забрюшинная лимфаденэктомия справа. После удаления лимфоузлов обнажены мягкие ткани, окружающие позвоночник. |
Лимфоузлы вместе с жировой клетчаткой удаляют единым блоком с помощью ложечных щипцов диаметром 10 мм, извлекают через троакар диаметром 10—11 мм и направляют на срочное гистологическое исследование. Особенно осторожно следует проводить манипуляции между нижней полой веной и аортой, так как здесь проходят многочисленные мелкие ветви этих сосудов. Чтобы полностью удалить все лимфоузлы, нередко приходится накладывать клипсы на 2—3 поясничные артерии и вены. После удаления лимфоузлов обнажаются мягкие ткани, окружающие позвоночник (рис. 9.18). По возможности, но не в ущерб радикальности, сохраняют обнаруженные в жировой клетчатке мелкие нервы. Заключительный этап операции — контроль гемостаза и ушивание. Если при срочном гистологическом исследовании лимфоузлов обнаружено обширное метастатическое поражение, мы рекомендуем перейти к открытой забрюшинной лимфаденэктомии, поскольку это, возможно, более радикальная операция. Однако пока с такими случаями мы не сталкивались. Показания к химиотерапии определяют по результатам планового гистологического исследования. Лапароскопическая забрюшинная лимфаденэктомия по-слехимио- или лучевой терапии. Лечение герминогенных опухолей IIВ—III клинических стадий начинают с орхи-фуникулэктомии и 3—4 курсов полихимиотерапии. Если после химиотерапии в забрюшинном пространстве обнаруживают остаточные или новые объемные образования, а уровни опухолевых маркеров в пределах нормы, с диагностической и лечебной целью выполняют забрюшинную лимфаденэктомию. При выявлении зре-

лой тератомы или некроза прогноз благоприятный. При обнаружении опухолевых клеток продолжают химиотерапию. Как известно, выполнять забрюшинную лимфаденэктомию — открытую или лапароскопическую — после химио- или лучевой терапии достаточно трудно. Это объясняется спаечным процессом и изменениями тканей после лечения. Положение несколько упрощается [ тем, что после химио- или лучевой терапии обычно удаляют только остаточные опухоли, а не все лимфоузлы. ! Выполнить последнее лапароскопическим доступом, а также удалить таким образом остаточные опухоли, рас- 1 положенные выше почечных сосудов, технически слож- 1 но, а зачастую и просто невозможно. Следует взвесить I все «за» и «против», планируя лапароскопическую one- ] рацию в таких случаях.
Послеоперационный период. Преимущества лапароскопического доступа проявляются сразу после пробужде-ния больного. Боль в местах введения троакаров обычно стихает в течение суток. Ни одному из наших больных не потребовалось длительное в/в введение наркотических анальгетиков. Парез кишечника исчезает быстро, поэтому большинству больных разрешают пить в первые 24 ч после операции. Выписывают больных обычно на 2—4-е сутки, трудоспособность восстанавливается на 10—20-е сутки.
Результаты. Исследования результатов лапароскопической забрюшинной лимфаденэктомии при несеми-номных герминогенных опухолях яичка I стадии немногочисленны (табл. 9.3). Эта операция довольно длительная и занимает от 240 до 558 мин (в среднем 355 мин), что подтверждает техническую сложность вмешательства и тот факт, что по мере накопления опыта его длительность заметно сокращается. Согласно сводным данным разных авторов, лапароскопическую забрюшинную лимфаденэктомию удается выполнить в 93% случаев. При этом метастазы в лимфоузлы обнаруживают у 18% больных. Рецидивов и метастазов в местах введения троакаров не отмечено. Частота осложнений составляет 20—25%. Большинство из них наблюдается и при открытых операциях. Однако осложнениям лапароскопических операций придают большее значение, поскольку эти вмешательства считаются менее инвазивными, чем открытые. На сегодняшний день завершено единственное, хотя и ретроспективное, исследование, в котором убедительно доказано, что преимущества лапароскопической забрюшинной лимфаденэктомии по сравнению с открытой заключаются в более благоприятном течении послеоперационного периода. Это же исследование показало, что лапароскопические операции длительнее открытых, но по мере накопления опыта это различие стирается.
Таким образом, лапароскопическая забрюшинная лимфаденэктомия может проводиться при несемином-ных герминогенных опухолях яичка I стадии. Лапароскопическая забрюшинная лимфаденэктомия по поводу остаточных опухолей — технически очень сложная операция, поэтому может выполняться только в клиниках, где накоплен большой опыт таких вмешательств.
Таблица 9.3. Результаты эндоскопической забрюшинной лимфад енэктомии при несем ином ных герминогенных опухолях яич ка
| II ста- | Средняя длительность опе- | |||||||||
| дия после хи- | рации, мин | Результаты гистологического ис- | Срок госпита- | Срок восстановления тру- | Средняя длительность на- | |||||
| Число | миоте- | С обеих | следования лим- | лизации после | доспособно- | блюдения, про- | Число успеш- | |||
| Авторы | больных | I стадия | рапии | Справа Слева сторон | фоузлов | Осложнения | операции,сут | сти, сут | грессирование | ных операций |
| Rassweiler, | 312 268 Нет | I стадия — у 1 из | Поздняя стриктура | 4,5 | Нет данных | 27 мес: у 2 боль- | I стадия — 16 из | |||
| Seemann, | данных | 17 больных вы- | мочеточника (1 боль- | ных выявлены | 17. | |||||
| Henkel | явлен эмбрио- | ной), тромбоэмболия | метастазы в лег- | II стадия (после | ||||||
| (1996) | нальный рак. II стадия — у всех больных отмечен некроз | легочной артерии (1 больной), ретроградная эякуляция (1 больной), забрю-шинная гематома (1 больной), лимфа- | кие, метастазов в забрюшинном пространстве нет | химиотерапии) — 2 из 9 | ||||||
| тическая киста | ||||||||||
| (1 больной) | ||||||||||
| Janetschek | Первые 14 больных | У 8 из 29 больных | Кровотечение, по- | У первых | Нет данных | 16 мес: метаста- | 28 из 29 | |||
| и соавт. | 558 348 480 | выявлены мета- | требовавшее лапаро- | 14 больных— | зов в забрю- | |||||
| (1996) | Следующие 15 больных 354 240 306 | стазы | томии (1 больной), пролежни (2 боль- | 5,5, у следующих 15 — 4,0 | шинном пространстве нет | |||||
| ных), лимфатическая | ||||||||||
| киста (1 больной), преходящий лимфатический отек ног (1 больной), ретроградная эякуляция (1 больной), отек легких (1 больной) | ||||||||||
| Gerber и | Нет Нет 480 | УЗ из 18 больных | Повреждение яичко- | Нет данных | Нет данных | Нет данных | Нет данных | |||
| соавт. | данных данных | выявлены мета- | вых сосудов, потре- | |||||||
| (1994) | стазы | бовавшее лапарото-мии (2 больных), некроз мышц (1 больной), повреж- | ||||||||
| дение нижней бры- | ||||||||||
| жеечной артерии | ||||||||||
| (1 больной), лимфа- | ||||||||||
| тическая киста (1 больной), кровотечение из места установки троакара (1 больной), ретро- | ||||||||||
| градная эякуляция (не было) | ||||||||||
| Klotz | 285 Не было Не было | Метастазов не | Нет данных | 2-5 | Нет данных | I стадия — 3 из 4 | ||||
| (1994) | было | |||||||||
| Janetschek | Нет Нет 252 | У 1 из 27 больных | Кровотечение | 3,6 | Нет данных | Нет данных | Все | |||
| и соавт. | данных данных | выявлены мета- | (1 больной), скопле- | |||||||
| (1997) | стазы, у 11 из 27 больных наблюдалась зрелая тератома, у 15 из 27 больных отмечен некроз | ние лимфы в брюшной полости (2 больных), лимфатическая киста (1 больной) |
Date: 2016-11-17; view: 650; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |